語句問題
(1)解離性麻酔薬
ケタミンなどが解離性麻酔薬にあたり、脳波上で大脳皮質や視床を抑制するが、海馬など大脳辺縁系を賦活して中枢の間で解離させる薬のこと。
(2)Naイオンチャネル
活動電位の発生には必要不可欠で、細胞膜上にあるものである。静止膜電位の時、Naチャネルは閉じているが、刺激により脱分極が起こるとチャネルは開きNaイオンが細胞内に流入する。そうすると、膜電位が逆転し内側が+となって活動電位が発生し、興奮が伝導していく。
(3)成分輸血
血液を赤血球、血小板、血漿などの成分に分け製剤をつくり、患者に必要な成分のみ輸血すること。
赤血球輸血には赤血球濃厚液や赤血球浮遊液を使い、また血漿輸血には新鮮凍結血漿やアルブミン製剤を使う。他に、顆粒球輸血や血小板輸血がある。
(4)吹送法(すいそうほう) Insufflation、air douche
気管内挿管しない麻酔方法で、鼻咽頭チューブを声門と口蓋垂の中間点に置き、自発呼吸下で麻酔ガスを吸入させる。
利点には、声門下浮腫による気道閉塞の危険がない、挿管による肺感染の危険がないなどがある。欠点には麻酔の維持と呼吸の管理が難しい、誤嚥性肺炎などの危険がある。
(5)非再呼吸弁
バッグバルブマスクの構成要素の一つ。一方からガスを吸入し他方に呼気を流出させる装置。
非再呼吸弁により、呼気はすべて大気中に排出され、患者は常に新鮮ガスを吸収できる。非再呼吸弁にはFink弁、Digby‐Leigh弁、Stephen‐Slater弁、Ruben弁がある。
Ruven valve

(6)過換気症候群
精神的ストレスや肉体的ストレスで、発作的に過呼吸となり、神経、呼吸系、循環系、消化器系などの様々な症状を呈する症候群。症状のほとんどはPaCO2の低下に起因する。パルスオキシメータではSpO2に異常はない。40歳以下の女性に多い。テタニ―様症状による助産師の手(carpal spasm)という特徴的な手の症状が見られる。
(7)RPP
Rate Pressure Productの略。収縮期血圧と心拍数の積で表わされ、心筋酵素消費量の目安となる。正常値は12000以下であり、これを超える場合には、心筋の虚血性変化に注意しなければならない。
8)パルスオキシメーター
指先や耳朶にプローブを挟み、非侵襲的かつ簡便に動脈血酸素飽和度を経皮的に測定し、継続的に呼吸状態をモニターできる装置。測定値が90%を下回った場合には何らかの理由で呼吸抑制が出現していると考え、対策を講じる。ただし、プローブを装着した部位の血液灌流がきわめて悪かったり、体温が低い、あるいは著しい体動のある場合には数値が変動する。
9)ベンゾジアゼピン系薬剤拮抗薬
使用した際、ベンゾジアゼピン系薬剤の効果を減弱させる薬剤。ベンゾジアゼピン誘導体の特異的拮抗薬としてはフルマゼニルがあり、ベンゾジアゼピン系薬剤による鎮静の解除や呼吸抑制の改善に用いる。
10)ミダゾラム
静脈内鎮静法に用いられる3種類のベンゾジアゼピン誘導体のなかでも最も効果持続時間が短いため、短時間の処置に適応がある。
11、VIP療法
ショックに対する一般的治療(VIP療法)
V:ventilation(換気):気道確保 (気管内挿管や人工呼吸器の使用、酸素投与)
I:infusion(輸液):輸液路を確保し輸液を開始 (2箇所以上の輸液路確保、
1箇所は中心静脈、必要なら静脈切開)
P:perfusion(心機能改善):心拍出量を確保して末梢循環を改善(カテコールアミン、
不整脈にリドカイン、必要ならカウンターショックや心臓ペーシング)
12.DIC
DIC:播種性血管内凝固症候群(disseminated intravascular coagulation)
悪性腫瘍、感染症、ショックなどが背景にあり、血管内で血液が凝固をはじめて持続的な血栓が多量に発生し、各臓器は血栓のために虚血状態に陥る。また、血栓形成のために血液凝固因子が多量に動員され、出血症状が全身に起こる。
診断基準により本症候群と判明した場合、できるだけすみやかに背景の疾患の治療を行うが、抗凝固療法や凝固因子の補充療法を併用する必要がある。
13.ショックの3主徴
収縮期血圧が130mmHgから50mmHgに低下した時
心拍出量 3.0L/min →1.0L/min・・・①血圧低下
脳血流量 →2.5%に低下・・・②意識の消失(無関心)
皮膚血流量 →0.3%に低下・・・③顔面蒼白
14.仰臥位低血圧症候群
妊娠8カ月以上の後期に、妊婦を長時間仰臥位にしておくと、腹部が下肢大静脈や下大動脈を圧迫し、血液環流が阻害され、心拍出量を低下させて、低血圧発作を起すこと。 対策はすぐに側臥位にする。
15)Thorancic pump mechanism
胸郭ポンプ機能のこと。閉胸式心マッサージでは、胸腔内圧の上下により血液の拍出と静脈還流が得られる。このような作用をもつ機構をいう。胸腔内圧の上昇により肺の血液が左心房→左心室→大動脈と流れる。
16)Heimlick法=ハイムリック法
気道異物に対する処置の一つで上腹部圧迫法のことである。上腹部を横隔膜方向に向かって突き上げ、胸郭を急激に圧迫することによって、気管・気管支の内圧が急激に上昇し、気道を完全に閉鎖している異物を押し出す。乳児には背部叩打法を行う。
17)輪状甲状靭帯穿刺法
外傷などによる開口障害や気道内異物が除去できないために気管内挿管ができず、窒息の危機が迫っている時に行う気道の確保法である。この部位は、上気道に達する最短で、太い血管や神経も少ないので安全である。
18)CO2ナルコーシス
一回換気量が減少し、PaCO2が上昇した状態になってしまうこと。PaCO2が正常値の40mmHgから70~80mmHgになり、意識が低下する。
19)Bag Mask法
人工呼吸の方法の1つで、二次救命救急(ACLS)中の人工呼吸はバックバルブマスクで行なわれるのが一般的である。バックバルブマスクは自己膨張式バッグ、非再呼吸弁およびマスクからなる人工呼吸器具。
方法としては、頭部を後屈し、下顎角部を持ち上げたままマスクを顔に密着させ気道を確保する。1回の人工呼吸は1秒間で、胸の挙上を確認しながら有効な人工呼吸を行なう。もし、バックバルブマスクによる人工呼吸が不安定あるいは不十分な場合には、原因として舌根沈下による気道閉塞が多く、この症状を回避するためには経口エアウェイや経鼻エアウェイを用いる。
20)AED
自動体外式除細動器で、心室細動の際に機器が自動的に解析を行い、必要に応じて電気的なショック(除細動)を与え、心臓の働きを戻すことを試みる医療機器。
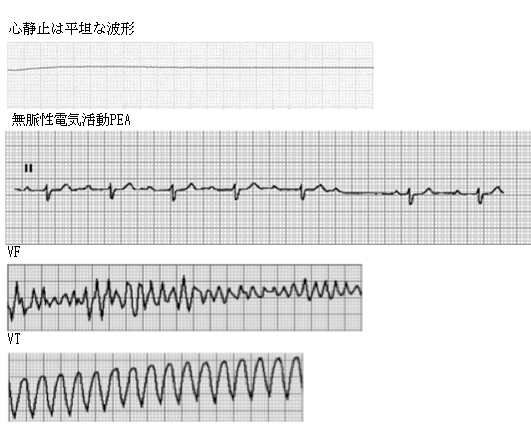
突然の心停止の最も一般的は心室細動(VF)であり、心筋が痙攣するのみで十分な血流量を拍出せず、放置すれば時間とともに心静止(asystole)へ移行する。このVFに対し人工呼吸と胸骨圧迫を行なったとしても、脳や他の臓器にいくらかの血流量を送ることはできるものの、心臓の適切な心電図リズムを取り戻すことは不可能である。そこでAED(自動体外式除細動器)を使用し、心臓に電流を流してVFを止めるものである。
21)Ramsay Hunt症候群
顔面神経麻痺に何らかの耳症状と同側耳介の水疱形成を併発したもの。水痘帯状疱疹ウイルスの再帰性感染が原因である。
VZVが顔面神経の膝神経節を傷害したもので、末梢性顔面神経麻痺、外耳道や耳介の水疱形成、耳鳴り、めまい、味覚障害を合併するもの。
治療は原因療法として抗ウイルス薬、対処療法として神経痛様疼痛には非ステロイド系解熱消炎鎮痛薬を顔面神経麻痺に対してはステロイド、ビタミンB群、ATP製剤、星状神経節ブロックを行う。
22)反射性交感神経性萎縮症
口腔領域における疼痛性疾患のうち、明らかな傷が認められない神経性疼痛の1つ。細い神経の損傷なので口腔内では歯髄神経をはじめとして、あらゆる神経損傷後の病態があてはまる。浮腫、皮膚血流量の変化、発汗異常が疼痛部位や痛覚過敏の場所にみられる。
23)アドレナリン
副腎髄質から分泌され、α・β受容体に作用する。
末梢血管を収縮させるが冠血管を拡張させるため、血圧は急激に上昇する。また、代謝、体温、血糖、酸素消費量を上昇、気管支平滑筋の弛緩作用がある。除細動に用いられることがある。
24) アトロピン
抗コリン作用を有する薬物である。具体的には、ムスカリン性アセチルコリン受容体を競合的に阻害することにより、副交感神経の作用を抑制し、心拍数の増大、唾液・胃酸分泌抑制、胃腸管の蠕動(ぜんどう)運動 抑制などの作用を有する。麻酔前投薬としても使われる。
25) リドカイン
アミド型局所麻酔薬で最もよく用いられる。抗不整脈薬としても使われ、AEDが効かない心室性頻拍や心室細動に対して使用する。
26) ドーパミン
カテコールアミンの一つで交感神経に作用する。(βアドレナリン受容体)
自己心拍回復後の循環維持・調節、心原性ショックに用いられる。
27)キューンの貧血帯
上顎伝達麻酔直後に現れる顔面の境界明瞭な貧血帯のこと。60分以内に自然消失する。その後に皮下出血、紫斑を形成、約2週間で消失する。特別な処置は必要ない。
28)血管-迷走神経反射
血管迷走神経反射というのは、自律神経系の突然の失調のために、血圧や心拍数が下がり、脳に行く血液循環量を確保できないために、失神や目まいなどの症状が起こることである。
血管迷走神経反射は、長時間の立位、温暖下での激しい運動、恐怖感や情緒的不安定、激しい痛みなどによって誘発される。極端な場合は失神(意識喪失)が起こるが、失神の前兆としては、ふらふら感、虚弱感、発汗、視野のぼけ、頭痛、吐き気、熱感や寒気などがある。また、顔色が悪くなったり、あくび、瞳孔の拡大、おちつきがなくなることもある。
※神経性ショックは血管迷走神経反射(Vaso-vagal reflex)の結果、徐脈(心拍数低下)・心収縮力の低下に起因する心拍出量低下および末梢血管拡張による血圧低下が起こる。原因には高位脊髄麻酔、脊髄損傷、疼痛刺激や外傷(反射的副交感神経の緊張)などがある。
※迷走神経は副交感神経線維も含んでいて、興奮すると心機能が抑制され末梢血管は拡張する。
29)メトヘモグロビン血症
局所麻酔薬の代謝産物がヘモグロビンに作用して酸素との親和性を低下させるメトヘモグロビンを形成する。プロピトカインに多く起こる。症状として高度のチアノーゼを呈する。処置としては、酸素吸入やメトヘモグロビンを還元するメチレンブルーを静注する。
30)pKa
解離定数のことである。局麻の作用発現までの時間に間接的に関係していて、局麻はそれぞれ決まった解離定数がある。この値がpHに近いほど作用発現は早い。
※作用発現時間に直接的に関与しているのは局所麻酔薬の脂溶性の割合
31) Henderson-Hasselbalchの式
pH=pKa+log[base]/[cation]
pKa=解離定数、cation=イオン型、base=非イオン型
局所麻酔薬のイオン型と非イオン型の存在比率はHenderson-Hasselbalchの式から分かるように解離定数と組織のpHによって決まる。pKaは局所麻酔薬ごとで決まっているので、pHの変動によってイオン型と非イオン型の存在比率は変わる。例えば、炎症でpHが低下するとベースの比率は低下し麻酔が効きにくくなる。
32)R≡N・H+
局所麻酔薬のイオン型。4級アミンまたはカチオンという。水溶性である。
局所麻酔薬は非イオン型とイオン型があり、組織中ではpH依存性に混在している。
局所麻酔薬は非イオン型(R≣N)のものが細胞壁の脂肪を通過し、細胞内に入り、細胞内でイオン型(R≣N・H+)に変化してNaチャネルの内側のタンパクと結合することでNaチャネルを内側から封鎖し、その伝達を止めることにより痛みを感じなくさせる
33)saltatory conduction
跳躍伝導。
有髄線維でのみおこる伝導。膜電位がミエリン鞘を飛び越えてランビエ絞輪を伝導する。このため、有髄繊維は無髄繊維より刺激伝導速度が速い。
34)R≡N
局所麻酔薬の非イオン型。三級アミンまたはベースという。脂溶性である。
局所麻酔薬は非イオン型とイオン型があり、組織中ではpH依存性に混在している。
局所麻酔薬は非イオン型(R≣N)のものが細胞壁の脂肪を通過し、細胞内に入り、細胞内でイオン型(R≣N・H+)に変化してNaチャネルの内側のタンパクと結合することでNaチャネルを内側から封鎖し、その伝達を止めることにより痛みを感じなくさせる。
35)BLS
一次救命処置のこと。気道確保、口対口人工呼吸、心臓マッサージなど、発見者が迅速に行わなければならない最も基本的な処置。
実施手順は以下のとおり
①意識レベルの評価
②人を呼んで、救急車とAEDを要請
③回復体位
④気道確保
⑤異物による気道閉塞と対処
⑥人工呼吸
⑦心臓マッサージ
⑧除細動
36)胸骨圧迫(心臓マッサージ)
患者を硬い水平面に仰臥させ、手掌で垂直に胸骨を圧迫して行う心臓マッサージ。方法は、まず一方の手掌を患者の剣状突起より2横指上に置き、もう一方の手掌をその上に重ねる。そして肘を曲げず、体重をまっすぐ胸骨の上に垂直に加える。成人に対しては4~5cmの胸骨圧迫とし、毎分100回の速度で行う。
37)窒息時のサイン
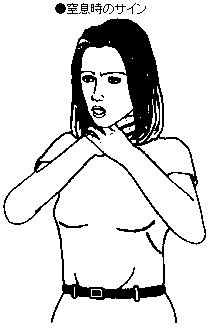
重篤な気道閉塞の場合、発語不能でも窒息のサインを行うことで他の人に窒息したと示す。万国共通のサインであり、首を親指と4本の指でわしづかみにする。ユニバーサルチョークサインという。これを見たら、傷病者に窒息の有無と会話の可否、救助の必要を問いかけ、胸部圧迫(ハイムリック法)などの処置を直ちに行う。
38)下顎挙上法
気道確保の方法のひとつ。両手で下顎角部を挙上し、反対咬合の状態にする方法であり、頚部損傷の疑われる場合には最も安全な方法である。
39) 心室細動 VF
致死的不整脈の1つで、心室の筋肉が不規則に収縮しているため、心室がポンプとして機能しておらず、有効な心拍出量が得られない。正常の形をした心電図はみられず、幅も高さもバラバラでQRS波を認めない。除細動の適応となる。
40)無脈性心室頻拍 VT
心室頻拍は心室の一部から連続して起こる異所性刺激によって頻脈を呈している状態。心室頻拍で脈拍が触れていないものを無脈性心室頻拍という。心電図は幅広のQRS派を有する頻拍で規則的なものである。
除細動の適応となる。
41)骨内注射法
粘膜下注射後、骨の根尖部の骨皮質を穿孔ドリルで貫いて穿孔を形成し、この孔に注射針を挿入して、注射液を骨髄中へ低圧でゆっくり注入する方法。
適応はインプラント埋入手術や、他の局所麻酔方法では効果が得られない場合。
利点;的確に無痛が得られる。軟組織の腫脹をきたさない。
欠点;薬液の吸収が早いため作用時間が短い。
42)翼突下顎隙
翼突下顎隙とは、下顎枝と内側翼突筋との間にある組織隙のことである。舌下隙、下顎隙、頬隙と交通している。下歯槽神経伝達麻酔時に薬液を注入する隙間。
43)歯槽孔
上顎結節に開く2,3個の小孔。ここから歯槽管が始まり、上顎大臼歯、小臼歯、頬側歯肉、骨膜を支配する眼窩下神経後上歯槽枝(上顎神経の枝)と後上歯槽動脈が通る。
44)フェリプレシン
血管収縮薬にアドレナリンが使えない場合(高血圧・心疾患・甲状腺機能亢進症などの患者)に、代りに局所麻酔薬に添加される。バソプレシンと類似の構造を持つ合成薬。バソプレシンと同様、抗利尿作用と末梢の血管収縮作用がある。心臓への作用は少ない。末梢の血管収縮作用はカテコールアミンより弱い。シタネストがフェリプシン含有である。冠血管収縮を起こすので、狭心症の患者さんには禁忌、また子宮収縮作用があるので妊婦には禁忌。
45)プロポフォール
静脈麻酔や静脈内鎮静法に使われる。作用発現・作用持続時間がとても短い。呼吸・循環の抑制が強い。鎮痛作用がなく、血管痛がある。てんかん患者に使用禁忌。
48)TOF
筋弛緩薬の作用をモニターするために使うもので、2Hzの強さで4回の神経刺激を行ない第4収縮に対する第1収縮の比をみる。非脱分極性筋弛緩薬が作用すると、TOF比は小さくなり、脱分極性筋弛緩薬が作用するとTOF比は変化しない。
49)ロクロニウム
非脱分極性筋弛緩薬である。従来使われていたベクロニウムと作用持続時間は同じくらいだが作用発現時間がベクロニウムより短い。また、循環系への影響もほどんどない。よって、気管挿管に有効である。
50)浸潤麻酔法
注射で組織内に局所麻酔薬を浸潤させ、注射した部位の麻酔効果を得る。針先の位置により、粘膜下麻酔、傍骨膜麻酔、骨膜下麻酔、歯根膜内麻酔、歯髄腔内麻酔、骨内麻酔などに分類される。
51)舌神経
下顎骨の内斜線の内下方にある神経。下顎孔伝達麻酔時に損傷しないように注意し、また浸潤麻酔では損傷しないように舌側からは注射しない。
※心停止時に見られる心電図所見
最終更新:2011年01月08日 21:49

